La simulazione a scopo formativo nasce in ambito aeronautico intorno agli anni ’60 per l’addestramento in sicurezza dei piloti di volo. In breve tempo questo strumento ha trovato ampio impiego in tutti quei settori industriali in cui quotidianamente vengono eseguite procedure complesse e ad alto rischio come l’industria militare, nucleare o chimica. In questi settori è richiesta un’elevata preparazione degli operatori che può essere ottenuta in ambienti controllati dove si possono affrontare scenari anche molto rischiosi senza alcun impatto negativo sull’ambiente o sulla persona permettendo dunque di “imparare sbagliando”.
Anche in campo medico è in forte crescita l’interesse per l’uso della simulazione come metodo di addestramento del personale sanitario. Le ragioni di tale interesse vanno ricercate nella necessità di garantire al paziente un’elevata qualità del trattamento riducendo al minimo le possibilità di errore. Negli ultimi venti anni, anche in seguito alla presentazione del report americano dell’Istituto di Medicina “Errare è umano” che denuncia l’errore medico come la terza causa di morte in America, si è assistito ad una crescente attenzione verso la tutela del paziente. In tale contesto, la simulazione come metodo formativo di medici e infermieri permette di migliorarne le competenze e le abilità tecniche, garantendo uno standard di sicurezza e riducendo i costi della sanità pubblica.
Oggigiorno, gli strumenti per la simulazione trovano applicazione clinica anche per la pianificazione preoperatoria di complessi interventi chirurgici. In questi casi infatti l’operatore si può avvalere di repliche fisiche anatomiche per studiare e testare la migliore strategia d’intervento prima di entrare in sala operatoria. Grazie alla pianificazione dell’intervento e alla visualizzazione tridimensionale dell’anatomia possono infatti essere individuate vie d’accesso non convenzionali alla regione anatomica lesa consentendo una mininvasività sui tessuti sani circostanti.
Simulazione in neurochirurgia
In ambito neurochirurgico la simulazione preoperatoria può essere impiegata ad esempio in interventi di rimozione dei tumori cerebrali. La resezione dei tessuti a livello cerebrale è una procedura che richiede elevata precisione da parte del neurochirurgo per non danneggiare le aree primarie del cervello ed evitare così deficit neurologici irreversibili che possono impedire una vita sociale regolare.
La pianificazione preoperatoria è una fase cruciale della preparazione del neurochirurgo all’intervento in quanto definisce la via d’accesso al tumore, permette di memorizzare la geometria anatomica del paziente e di crearsi una mappa spaziale propriocettiva. Nella pratica clinica tradizionale la pianificazione inizia con la valutazione delle immagini mediche, momento critico per una buona riuscita chirurgica. Durante questa fase infatti, l’operatore esperto è in grado di ricostruire mentalmente la geometria tridimensionale del sito di interesse su cui progettare l’intervento; spesso accade che per timore di sovrastimare l’area da asportare, il neurochirurgo tende inconsciamente a scegliere un approccio più conservativo che comporta da una parte un minor pericolo di danneggiamento di aeree cerebrali primarie, dall’altra il rischio di non rimuovere l’intero tessuto malato.
L’introduzione della stampante 3D in medicina ha rivoluzionato la pratica clinica, consentendo la riproduzione fisica esatta di forme anatomiche complesse e geometricamente difficili da realizzare con le tradizionali tecniche di produzione. In questo modo il chirurgo può maneggiare una replica fisica dell’anatomia d’interesse che gli consente l’esplorazione tattile del sito da operare ottenendo una maggiore consapevolezza dei volumi e delle relazioni spaziali e migliorando la coordinazione occhio-mano.
Dalle immagini mediche al modello 3D
Il processo di produzione del modello anatomico tridimensionale prevede:
- l’acquisizione dei dati tramite tecniche di imaging diagnostico
- la segmentazione delle immagini
- l’utilizzo si software di modellazione tridimensionale
- la stampa 3D
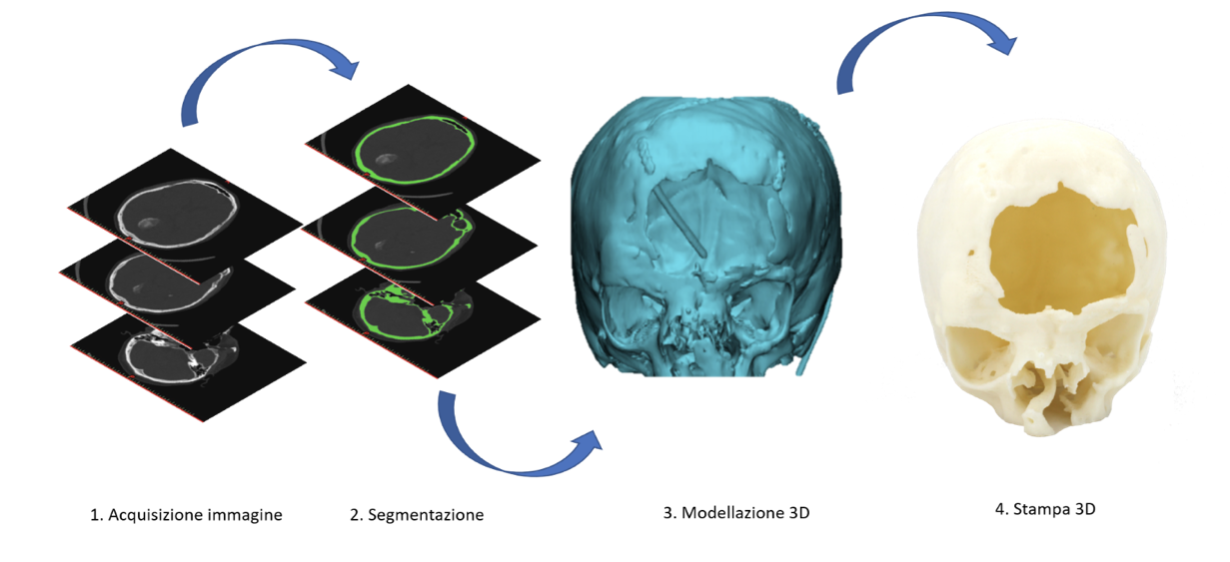
La fase di acquisizione dell’immagine è di notevole importanza: la qualità dei dati acquisiti infatti determina anche la qualità del prodotto finale e garantisce la riproduzione di un’anatomia realistica fedele a quella del soggetto esaminato. Per isolare la regione d’interesse viene eseguita una segmentazione ovvero una divisione dell’immagine in regioni che corrispondono ad unità strutturali. A causa della complessità dell’anatomia umana questo processo richiede personale addestrato con competenze specifiche. Il risultato della segmentazione viene poi elaborato con particolari software di modellazione 3D generando la replica digitale della regione anatomica d’interesse. La stampa 3D consente il passaggio dal modello digitale a quello fisico che viene fornito al neurochirurgo. Nello specifico, il simulatore può essere prodotto attraverso stampa diretta, generalmente con materiali plastici, della replica anatomica oppure attraverso stampa indiretta ovvero attraverso la produzione di stampi (negativi dell’anatomia che si vuole replicare) in cui vengono colate gomme siliconiche che presentano caratteristiche meccaniche coerenti ai tessuti che si vogliono simulare.
L’esperienza T3Ddy e i casi clinici
All’interno del laboratorio congiunto T3Ddy, nato dalla collaborazione tra l’Ospedale Pediatrico Meyer e il Dipartimento di Ingegneria Industriale dell’Università di Firenze, sono stati realizzati simulatori neurochirurgici per la pianificazione preoperatoria proprio grazie all’utilizzo della stampante 3D.
Uno dei simulatori realizzati è relativo alla pianificazione dell’intervento di una ragazza di sedici anni affetta da un tumore benigno alla base del cranio. La posizione del tumore stava compromettendo la funzionalità del nervo ottico e richiedeva lo studio di una via d’accesso alternativa al tessuto malato che permettesse di conservare il nervo. La tecnologia 3D ha consentito la simulazione e la pianificazione preoperatoria dell’intervento grazie alla realizzazione di un modello fisico altamente fedele all’anatomia della paziente (cranio, tumore e nervo ottico).

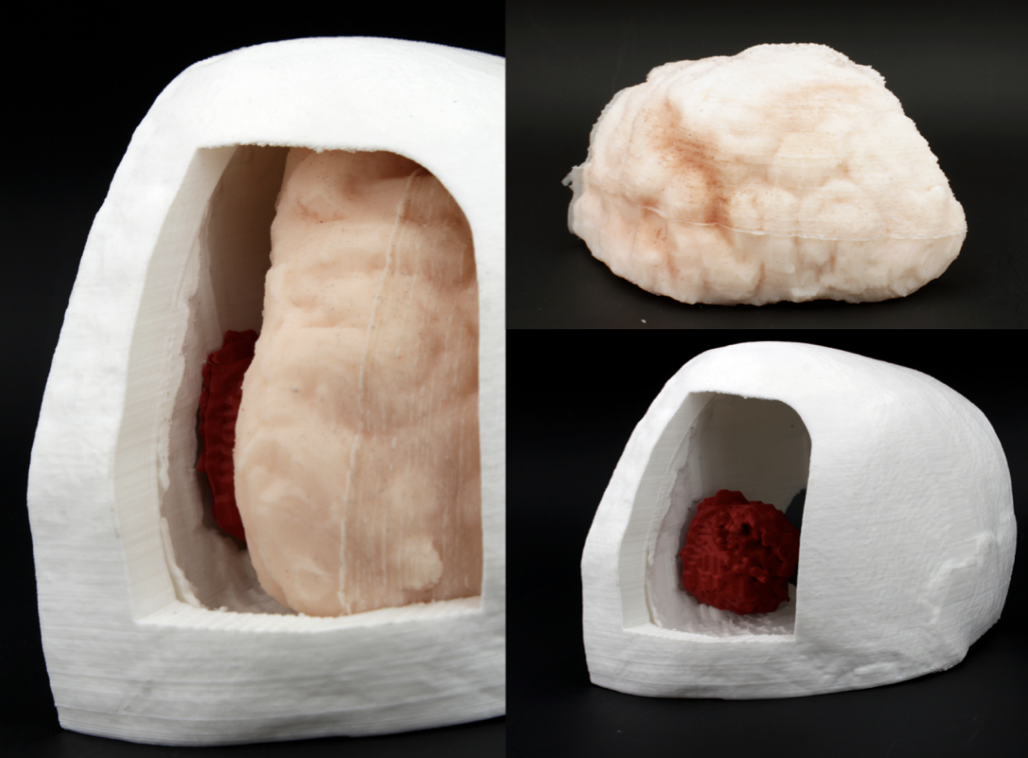
Grazie allo studio attento della replica fisica è stato possibile individuare una traiettoria ottimale per l’asportazione del tumore che ha previsto la rimozione dell’osso dell’orbita rendendo l’intervento minimamente invasivo e a basso rischio di lesioni cerebrali. Un altro simulatore è stato prodotto per l’intervento di una paziente affetta da meningioma a livello del tentorio. In questo caso la particolare posizione del tumore richiedeva uno studio accurato della geometria e della collocazione spaziale del meningioma posizionato vicino ad un seno venoso.
Il simulatore per la pianificazione preoperatoria di questo caso ha richiesto la stampa diretta del cranio e del tumore e la realizzazione del cervello con materiali siliconici colati all’interno di uno stampo ottenuto con tecnologia di stampa 3D.
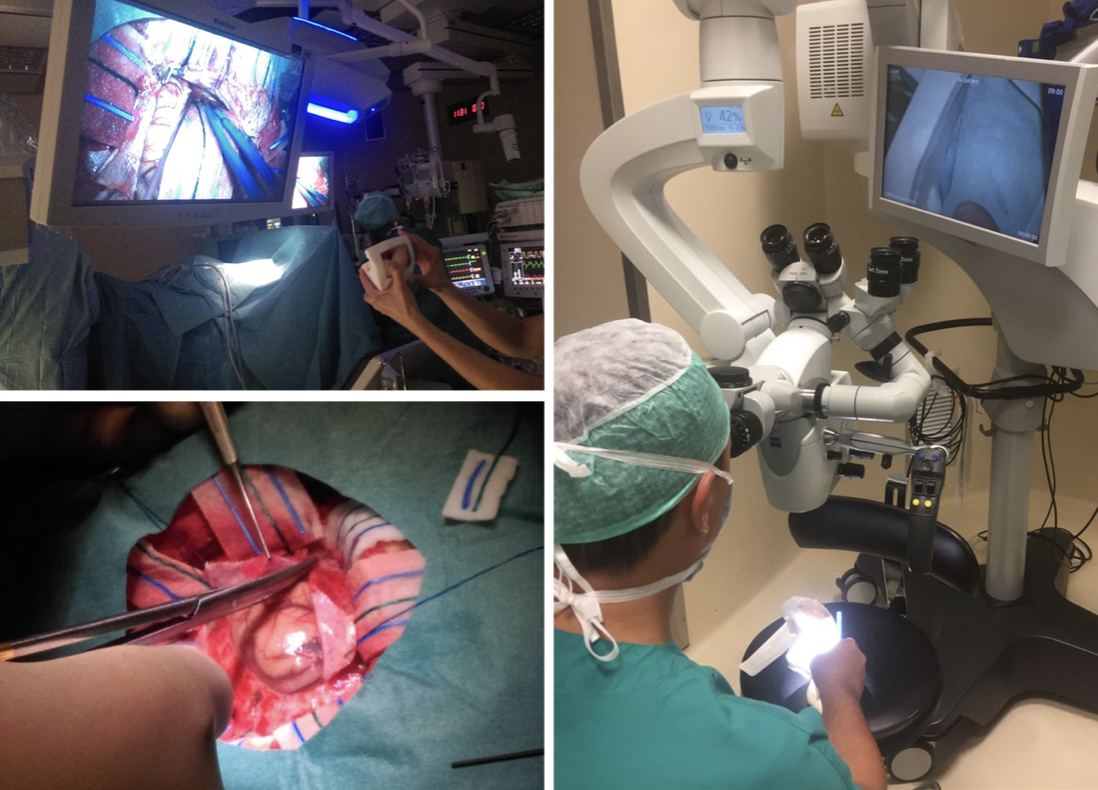
Il simulatore, prima dell’intervento, è stato osservato al microscopio permettendo al medico di familiarizzare con il campo operatorio e con le relazioni spaziali dei tessuti presenti.
Conclusioni
La tecnologia della stampa 3D all’interno del panorama della simulazione medica sta rivoluzionando la pratica clinica, consentendo di replicare in modo accurato l’anatomia umana specifica del paziente implementando di fatto un approccio medico personalizzato. Si può quindi considerare tale tecnologia un valido strumento a servizio della neurochirurgia per la risoluzione di casi clinici complessi. Infatti, l’utilizzo di simulatori neurochirurgici consente di studiare, simulare ed eseguire procedure chirurgiche sempre meno invasive. Questo determina una riduzione dei tempi operatori, dei tempi di ricovero dei pazienti e pertanto dei costi per il sistema sanitario.

